Las enfermedades complejas cada vez lo son menos gracias a la aportación de la innovación en la salud. Una de las especialidades donde más se deja ver el avance de las tecnologías es la cirugía oral y maxilofacial. La impresión en 3D, la planificación digital y las operaciones guiadas se presentan como herramientas alternativas para patologías que anteriormente eran casi inabordables.
Una de ellas es la que tiene un grupo de pacientes con pérdida extrema de hueso maxilar. Las nuevas técnicas están siendo solución para estas situaciones límite, tal y como describen para Directivos y Empresas los doctores José Luis Cebrián y Néstor Montesdeoca, responsables del área de Cirugía Oral y Maxilofacial de MaxiloFace. Ambos coinciden con el potencial que presentan los llamados implantes subperiósticos.
Dr. Néstor Montesdeoca.
Implantes subperiósticos: cuando no es posible colocar implantes convencionales
A diferencia de los implantes endoóseos convencionales, que se insertan en el interior del hueso, los implantes subperiósticos se apoyan sobre el hueso basal, por debajo del periostio. Esta característica permite su utilización incluso en situaciones de reabsorción ósea extrema, donde no existe altura ni anchura suficiente para colocar implantes tradicionales sin recurrir a injertos complejos.
“Están especialmente indicados en pacientes en los que no es posible colocar implantes convencionales sin recurrir a injertos óseos complejos, en personas con enfermedades sistémicas, edad avanzada, rechazos a cirugías adicionales o en casos de fracasos previos”, señala el doctor Cebrián.
En la práctica clínica, esto se traduce en una opción terapéutica para pacientes con maxilares severamente atróficos que, de otro modo, quedarían abocados a soluciones removibles o a cirugías altamente invasivas. La posibilidad de ofrecer una rehabilitación fija en menos tiempo supone un cambio significativo en términos funcionales y psicológicos.
Menos cirugías, menor morbilidad
Uno de los principales argumentos a favor de esta técnica es la reducción de procedimientos adicionales. “Una de las principales ventajas de esta técnica es que evita procedimientos extensos de regeneración ósea, reduciendo el número de cirugías, el tiempo global de tratamiento y la morbilidad quirúrgica. Esto permite, en muchos casos, ofrecer al paciente una rehabilitación fija en plazos más cortos, algo especialmente relevante en pacientes frágiles o con comorbilidades”, explica el doctor Montesdeoca.
En pacientes de edad avanzada o con patologías sistémicas controladas, disminuir el tiempo quirúrgico y evitar intervenciones repetidas puede marcar la diferencia entre poder acceder a un tratamiento implantológico o no. Asimismo, la reducción del periodo de espera hasta la colocación de la prótesis definitiva contribuye a mejorar la calidad de vida en fases tempranas del proceso.
La importancia de la selección del paciente
Pese a sus ventajas, los especialistas insisten en que no se trata de una solución universal. La selección adecuada del paciente es un factor crítico para el éxito del tratamiento. Según Montesdeoca, es imprescindible contar con un hueso basal estable, tejidos blandos sanos, ausencia de infecciones activas y una higiene oral rigurosa. “Factores como el tabaquismo severo no controlado, enfermedades sistémicas descompensadas o expectativas irreales pueden contraindicar la técnica. Además, se trata de procedimientos que deben realizarse en centros con experiencia en cirugía avanzada y rehabilitaciones complejas”, afirma.
Tecnología y digitalización como claves en todo el proceso
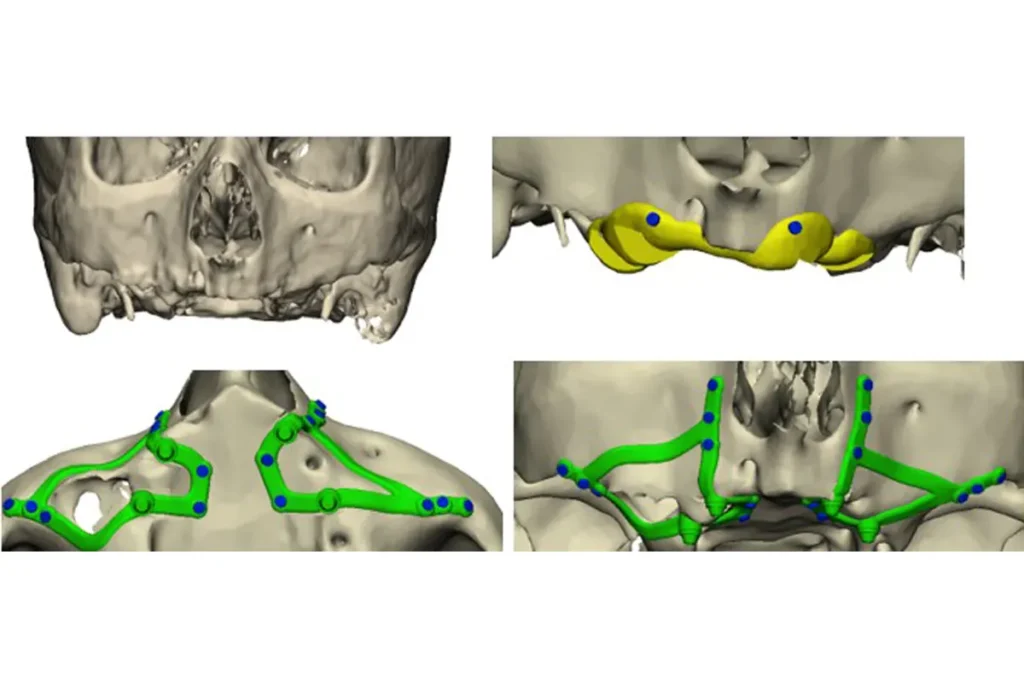
A partir de la elección del paciente, comienza un proceso en el que la tecnología es imprescindible de principio a fin. La planificación comienza con estudios radiológicos tridimensionales de alta precisión, que permiten analizar el volumen óseo residual y diseñar la solución protésica desde el inicio bajo un enfoque prostodóncicamente guiado.
Esto es lo que ve el cirujano a través de las gafas de realidad extendida ISP-XR.
A partir de estos datos, el equipo multidisciplinar define con exactitud las zonas de apoyo del implante y la posición ideal de los futuros dientes antes de entrar en quirófano. Las estructuras se fabrican de forma personalizada mediante tecnología CAD/CAM e impresión 3D, logrando un ajuste anatómico muy preciso.
Este encaje milimétrico mejora la estabilidad del implante, reduce el riesgo de complicaciones intraoperatorias y optimiza la distribución de cargas masticatorias. Además, la cirugía guiada y el apoyo de herramientas de realidad extendida permiten intervenciones más predecibles y menos invasivas.
“Existe una mejor comunicación entre cirujanos, prostodoncistas, laboratorio y paciente. El paciente entiende mejor el tratamiento y participa de forma más activa en la toma de decisiones”, destacan los especialistas de MaxiloFace. Esta dimensión comunicativa no es menor: la comprensión del procedimiento y de sus límites contribuye a generar expectativas realistas y a mejorar la adherencia al seguimiento posterior.
Materiales de alto rendimiento
En cuanto a los materiales, el titanio de grado médico —especialmente el titanio de grado 5— se ha consolidado como el estándar en la fabricación de implantes subperiósticos modernos. “Su alta biocompatibilidad, resistencia mecánica y capacidad para soportar cargas masticatorias elevadas permiten diseñar estructuras más ligeras, duraderas y adaptadas a cada caso clínico”, destaca el doctor José Luis Cebrián.
La combinación de diseño personalizado y materiales de altas prestaciones permite crear estructuras que se adaptan a la morfología ósea residual del paciente, optimizando la integración con los tejidos blandos y reduciendo puntos de tensión innecesarios.